HIVを抑え込むことができる時代になり、HIVに感染している人がHIVとともに長生きできるようになりました。こう説明すると、患者さんの気持ちとしては「最新、最良、最善の薬をください」となります。一日一回一錠の薬があると聞けば、まずそれをくださいとなるのが患者さんの心理です。
しかし、「何が最良・最善の治療法か」は患者さんによって異なります。こうした視点を忘れ、治療の開始時に安易な選択をしてしまえば、結果として患者さんの不利益となる可能性を大いにはらんでいます。だからこそ、医師と患者さんで「治療開始前のコミュニケーションが一番重要」なのです。
本稿では、HIV感染症の最新治療法にふれつつ、薬剤耐性ウイルスが生まれてしまう原因、「最適な」薬選びの大切さについて考えていきたいと思います。
治療の前に知っておきたいこと
数々のガイドライン~何が「良い治療」か?~
国内はもとより、世界中を見渡せば、HIVの治療に関するガイドラインは数多あります。実際に診療している医師は、次にあげるようなガイドラインを参考にしながら、治療方針を決めています。
抗HIV治療ガイドライン
抗HIV治療ガイドラインは、厚生労働行政推進調査事業費補助金(通称:エイズ対策政策研究事業)の、HIV感染症及びその合併症の課題を克服する研究班が出しているものです。
HIV感染症「治療の手引き」
日本エイズ学会のHIV感染症治療研究会が発行しているものです。日本エイズ学会は、このHIV感染症「治療の手引き」に関するシンポジウムを毎年開催しています。このシンポジウムは、日本エイズ学会が認定する認定医、認定看護師の認定講習会になっていることから、実際に治療や看護にあたっている人たちが一番参考にしているものといえます。最新のものは学会当日に配られ、翌年の2月頃にHPも更新されます。
ただ、ガイドラインはあくまでもガイドラインであって、その通りにすることが患者さんの最善の選択ではないことをまずはご理解ください。冒頭でも述べたように、「最善・最良の治療」は患者さんによって異なります。というのも、ガイドラインの趣旨を正しく理解せずに「主治医は違う薬を処方しているのでヤブ医者だ」と噛みつく人が少なくないからです。
いつ治療を開始できるか~治療開始までに要する時間~
現在、「CD4の値(HIVが感染する免疫細胞。低下すると日和見感染症の危険がある)に関係なく、できるだけ早期に治療を開始することで様々なトラブルを回避できる」というのが世界の共通認識です。
しかし、抗HIV薬は高価です。国の支援制度(自立支援医療〈更生医療〉)による医療費の補助が存在するとはいえ、制度の利用のためには「ヒト免疫不全ウイルスによる免疫機能障害の認定基準」を満たし、障がい者手帳を取得しなければなりません。そして、手続きを行い様々な制度を活用しなければ、治療費の負担は大変厳しいものとなります。
さらに、認定基準を丁寧に読んでもらえるとわかりますが、4週間以上の間隔をあけて2回検査を受ける必要があります。また、手帳の申請をしてから手帳が交付されるまでにさらに1~2か月かかることから、直ちに治療を開始したい人であっても、実際に治療開始まで時間を要する人が少なくありません。
最新の抗HIV療法~どんな薬がどのように使用されている?~
抗HIV療法は、ART(Antiretroviral Therapy)とも呼ばれ、HIVを抑え込むための抗HIV薬を用います。残念ながら現在の抗HIV薬はHIVを死滅させる作用は持ち合わせていません。適切に使うことで、HIVが増殖し、免疫を破壊することは阻止できるようになっています。しかし、複数の抗HIV薬を同時に使わなければHIVを抑え込むことができず、いい加減な使い方をすると薬剤耐性(薬が効かない)ウイルスを増加させてしまいます。これは、最初の抗HIV薬のAZTが開発されたときから、明らかになっていることです。
治療で使われている抗HIV薬
「HIV感染症治療の手引き」第20版より
上にあげた表は、現在日本で承認されている抗HIV薬の一覧です。
これだけの薬が使えるようになったことは、治療薬が全くなかった時代と比べれば大きな進歩ですし、患者さんにとっても、医療者にとっても大変ありがたい時代になったといえます。では、実際に治療をするにあたって、どのような薬を、どのような理由で選択するかを考えてみます。
3種類以上の薬剤を組み合わせ
いろんな薬があるとはいえ、実際に効果的な組み合わせを考えると、必ずしも選択肢が多いとはいえません。そのため、使える薬の選択を間違えないことが重要になります。
キードラッグ、バックボーン、NNRTI、インテグラーゼ阻害薬、などの難しい言葉を一つ一つ理解する必要はありませんが、要は、抗HIV薬は3種類以上を併用した治療を行う必要があることを理解してください。ちなみに「AZT」と記載されているのが薬剤の成分で、「AZT/3TC」と「/」で二つの成分が同時に書かれているのは複数の成分を一つの錠剤に配合したものです。
決められた投与回数
「HIV感染症治療の手引き」第20版を改編
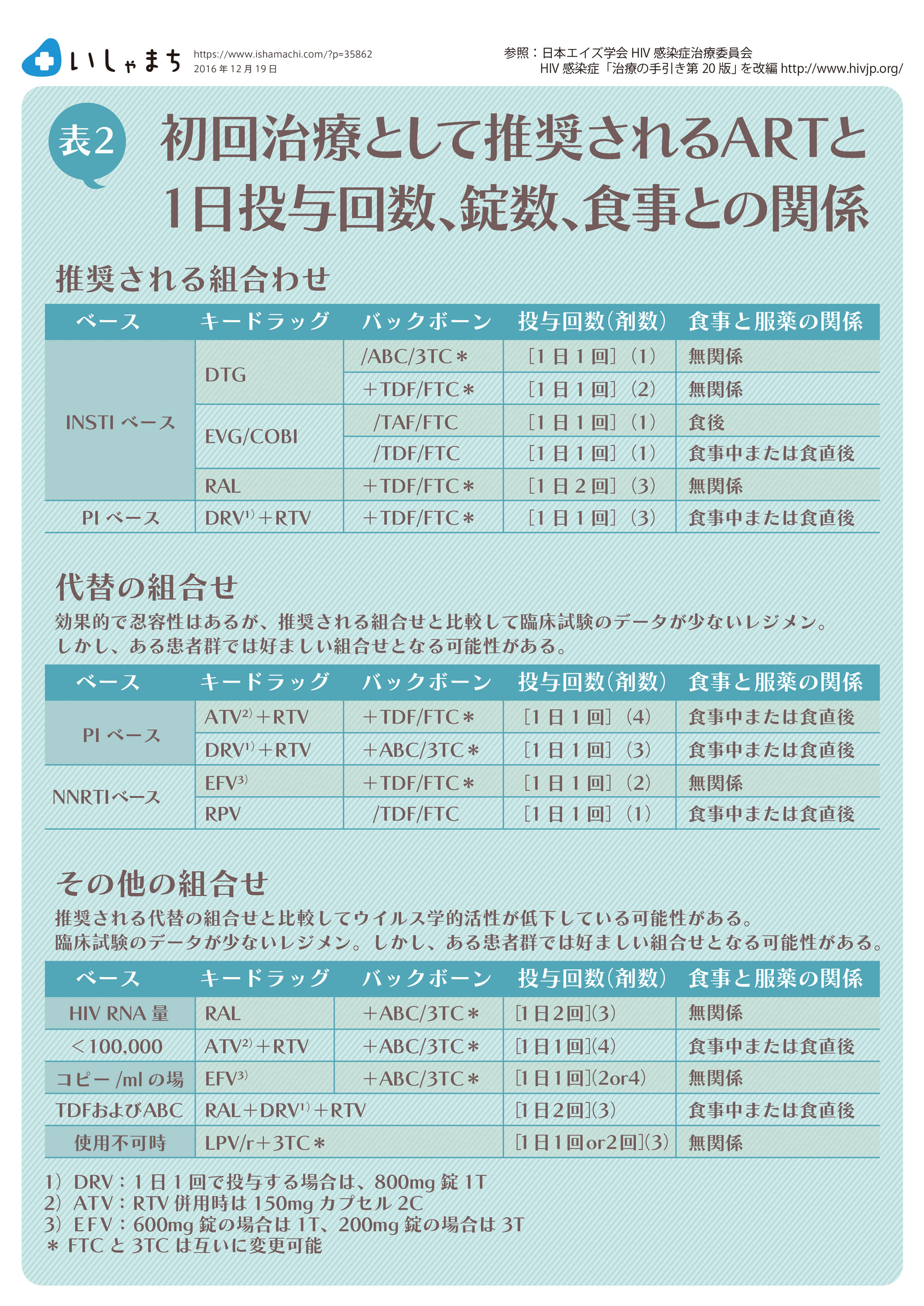
表2は、ガイドラインが推奨する薬の組み合わせと服薬の方法です。患者さんにまず見ていただきたいのが「投与回数」のところです。「1日1回投与」か「1日2回投与」かです。繰り返し紹介しているように、抗HIV療法は格段の進歩を見せている一方で、薬剤耐性ウイルスの問題がすでに深刻化しつつあります。後で解説しますが、HIVの治療と薬剤耐性ウイルスを考えるうえでは、この投与回数も重要なポイントとなります。
薬剤耐性ウイルス阻止は自分のために、未来のために
抗生物質が発達したおかげで、多くの命が救われる一方で、MRSA(メチシリン耐性黄色ブドウ球菌)やVRE(バンコマイシン耐性腸球菌)といった言葉を聞いたことがある人も少なくないはずです。これらは、いずれも抗菌薬に対して耐性を獲得した「耐性菌」です。
HIVの治療においても、こうした多剤耐性菌が増え続けている状況に学び、薬剤耐性ウイルスを増やさない努力が求められています。しかし昨今、抗HIV療法の急速な発達により、かえって、薬剤耐性ウイルスに対する危機感が薄れてきているのではないかと危惧しています。
薬剤耐性ウイルスを阻止しなければならない理由はなぜでしょうか?薬剤耐性ウイルスができることで、本人にとって治療がむつかしくなります。しかしそれだけではありません。その薬剤耐性ウイルスがほかの人にうつった場合、その人は最初の治療段階から治療で使える薬の数が制限されることになるのです。いくら治療法が日進月歩で発達しているとはいえ、いくらでも新しい薬が開発できるわけではなく、開発されたとしても患者さんの手元に届くまでには大変な時間がかかります。
自分だけのためではなく未来のために、薬物耐性ウイルスを阻止することには意義があります。
飲み忘れた時の対応~薬剤耐性ウイルスが生まれる理由~
薬剤耐性ウイルスが生まれる理由は、中途半端な薬の飲み方が原因だということがわかっています。服用した薬が吸収されて、一定の効果を発揮し続けるためには、その薬の特性、吸収されやすさや排泄までにかかる時間等に応じて1日1回飲めばいいものもあれば、1日3回飲まなければならないものもあります。一方で薬剤耐性ウイルスは飲み忘れが20回に1回あると出現する可能性があるとされています。とはいっても、実際には飲み忘れたり、飲んだかどうかがあやふやになったりします。
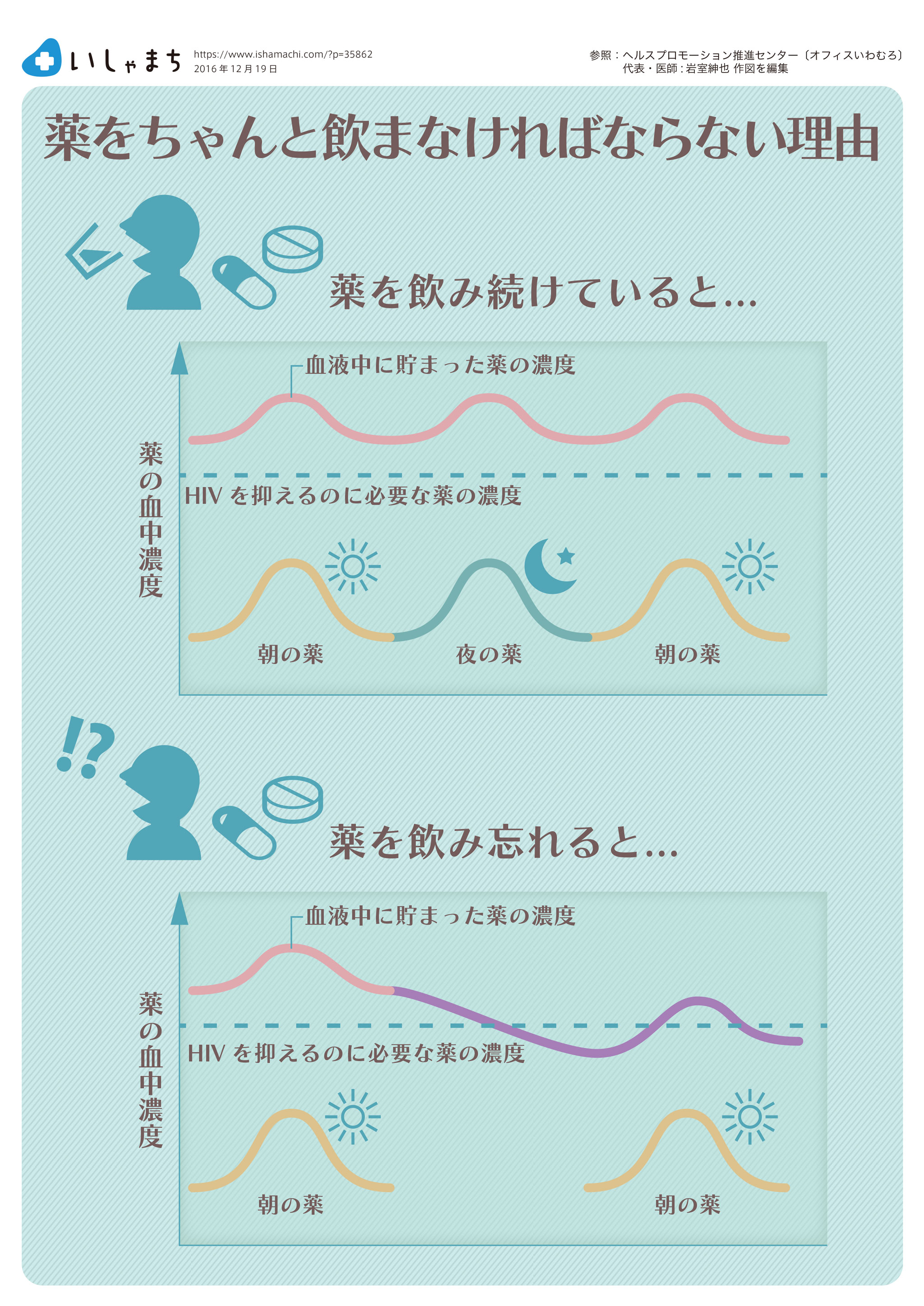
1日2回飲まなければならない薬を例に、薬が体の中でどのようになっているかを紹介します。朝飲んだ薬は吸収される一方で体の中で分解されたり、尿などから排泄されたりして、体の中の濃度は図1の下段のような動きになります。一方で薬は全部排泄されるわけではないので、血液中に溜まった(残った)薬の濃度が「HIVを適切に抑え、かつ副作用が許容できる範囲」にとどまる程度で維持されていれば、HIVは抑えられます。
しかし、1回飲み忘れると図2のように血液中に貯まった薬の濃度が低下し、HIVを抑えるのに必要な薬の濃度が維持できなくなります。そのため、私は患者さんに「飲み忘れたと思ったら、すぐに服用しましょう。そして次の薬は予定通りに飲みましょう」と話しています。もちろん、飲み忘れたと思ったけど、実は飲んでいたという場合は薬の濃度が高くなり、副作用が強く出る可能性もあります。しかし、薬剤耐性ウイルスを獲得することを思えば、一時的に副作用が出てもそこは我慢するしかありません。
最適な治療のため、患者さんのため、医師が考えていること
以上見てきたように、抗HIV治療薬にはいくつもの種類がありますが、薬剤を3種類以上組み合わせて用い、なおかつ決められた服用回数をきちんと守って使用する必要があります。
しかしながら、服用回数の他にも考慮しなければならないことがあります。実際の処方にあたって、医師や薬剤師がどんなことを考慮しながら薬を選んでいるのでしょうか。私が診療にあたっている厚木市立病院での場合を例にとり、紹介します。
服用回数よりも重視していること
ドルテグラビル(DTG:商品名テビケイ)が2014年に認可されるまで、私は1999年に認可されたエファビレンツ(EFV:商品名ストックリン)という薬を最優先で処方してきました。同時に使っていたのがテノホビル/エムトリシタビン配合剤(TDF/FTC:商品名ツルバダ)でした。エファビレンツというのは悪い、変な夢を見るといった強い副作用があり、処方をためらう先生が多い薬ですが、厚木市立病院ではテビケイが出るまでは使い続けていました。一番の理由は食事に関係なく服用できるということです。
表2は「HIV感染症治療の手引き」を元に作成していますが、元となった資料には「食事と服薬の関係」が記載されていません。しかし、薬の効果を十分に発揮するためには、食事の摂り方についても考慮する必要があります。
スタリビルド配合剤(EVG/COBI/TDF/FTC)という薬を例に、食事と服薬の関係について考えてみましょう。
食事と服薬の関係①
薬によっては、食後、あるいは食事中に服用しなければ吸収が悪く、血液中の濃度が必要な域まで達しないものがあります。そのため、食事中や食後の服用が不可欠になります。この点、スタリビルド配合剤(EVG/COBI/TDF/FTC)という薬は、服薬の回数は1日1回1錠だけで済む素晴らしい薬ですが、食事中、もしくは食直後に服用しなければなりません。食事をしないで服薬しても薬が十分吸収されないため、結果的には飲み忘れたと同じ状況になります。
食事と服薬の関係②
さらに、「スタリビルドをお飲みになる方へ」というパンフレットに以下のように記載されています。
- スタリビルドは、1日1回1錠を食事中または食直後に服用します。
- なるべく食後30分以内に服用してください。
- 食事は目安として250kcal以上を摂取してください。
- 250kcal程度の食品例
ツナマヨネーズおにぎり1個
タマゴサンドイッチ2片
クロワッサン1個
シュークリーム1個
250kcal相当を含む高カロリー栄養補助ドリンク
これは逆に何を意味するかというと、飲み忘れに気づいたときに、すぐ服用するだけではなく、ツナマヨおにぎりか、たまごサンドか、それともシュークリームをコンビニで買って食べてから服用しなければならないということです。さらに、HIVのことを伝えていない友達と食事をした後に、たった一錠とはいえ、薬を取り出して目の前で服用しようとすると「どこか具合でも悪いの?」と聞かれるため、食事中、もしくは食直後に席を立つか、結局服用できないということも考えられます。
1日1回か、1日2回か
1日1回投与が可能となった抗HIV薬が増える中で、ただ飲む回数が少ないというだけではなく、1日2回投与だと薬剤耐性ウイルスを作ってしまう可能性が少なくありません。実はHIV診療に携わっている医師の多くが、一番副作用が少ないという印象が強い薬がラルテグラビル(RAL:商品名アイセントレス)です。患者さんが飲みやすい、副作用が少ない薬を選択すると第一候補になりますが、患者さんにとって副作用が少ないという視点だけで選択していいのかを医療者も患者さんも考える必要があります。
錠数は大事?
「配合錠」という言葉からもわかるように配合錠には複数の成分が配合されているため、いま、1日1回1錠という治療も可能となっています。今使える1日1回1錠の薬はトリーメク配合錠、ゲンボイヤ配合錠、スタリビルド配合錠、コンプレラ配合錠の4種類です。この中で食事に無関係に服用が可能なのがトリーメク配合錠だけです。しかし、私は今のところツルバダとテビケイの組み合わせを優先して処方しています。ツルバダにも骨粗しょう症や腎機能障害という副作用がありますが、それを克服したTAFという製剤が近日中に発売になるというのもツルバダとテビケイを第一選択としている理由でもあります。
最終的にこの中のどれかを使うことができる人には、もちろんその薬を投与することになりますが、最初に飲んでいただく時、例えばDTG/ABC/3TC(トリーメク配合錠)ではなく、ABC/3TC(エプジコム)とDTG(テビケイ)の処方から始め、副作用が出た場合は、もっとも副作用が疑われる成分の薬を取り換えるといった方法をとるようにしています。
おわりに~「TreatmentasPrevention」や「PrEP(Pre-exposureprophylaxis)」の危険性~
HIV感染を予防するには、ノーセックスかコンドームといわれて久しいのですが、実際問題、なかなか浸透しなかったり、目に見える効果を上げるに至らなかったりという状況が続いています。特に発展途上国や、欧米でも教育が行き渡らない貧困層等へのアプローチが大きな課題になっています。
そのような中、本稿で見てきたように、HIVの治療が急速に進歩した結果、HIVに感染していても、きちんと治療をして体の中のHIVの量を減らすことで、コンドームを使わなくても相手にうつさない、うつす確率が極めて低いということがわかってきました。
こうした治療の進歩から、欧米の研究者を中心に、「Treatment as Prevention(感染予防戦略としての治療)」、すなわち、HIV感染が判明した人は全員治療をすることで感染拡大を防ごうという考え方になっています。CDC(アメリカ疾病予防管理センター)のホームページにもPrEP(Pre-exposure prophylaxis)のことが詳しく紹介されています。
このどちらの方法も一見、大変興味深い知見ですが、きちんと薬が服用できない人に抗HIV薬を投与することで薬剤耐性ウイルスが増加することが懸念されます。また、PrEPで使われている薬はツルバダ(TDF+FTC)という2剤の配合錠です。抗HIV療法の基本は3剤なのに、2剤しか投与しなければ、やはり薬剤耐性ウイルスを増加させることが懸念されます。
万が一感染したときに薬剤耐性ウイルスを獲得しないためにも、やはり「予防はノーセックスかコンドーム」を徹底したいものです。