腫瘍マーカーは検診でオプションとして検査できるため、目にする機会は多いと思います。腫瘍マーカーは名前にとてもインパクトがあることから、がんの存在を100%示してくれる万能なものだと考えている方も多いのではないでしょうか。しかし、実際のところそうではありません。では、腫瘍マーカーとは一体どんなものなのでしょうか。
横文字が多く読みにくくはなってしまいますが、じっくりと読んでみてください。
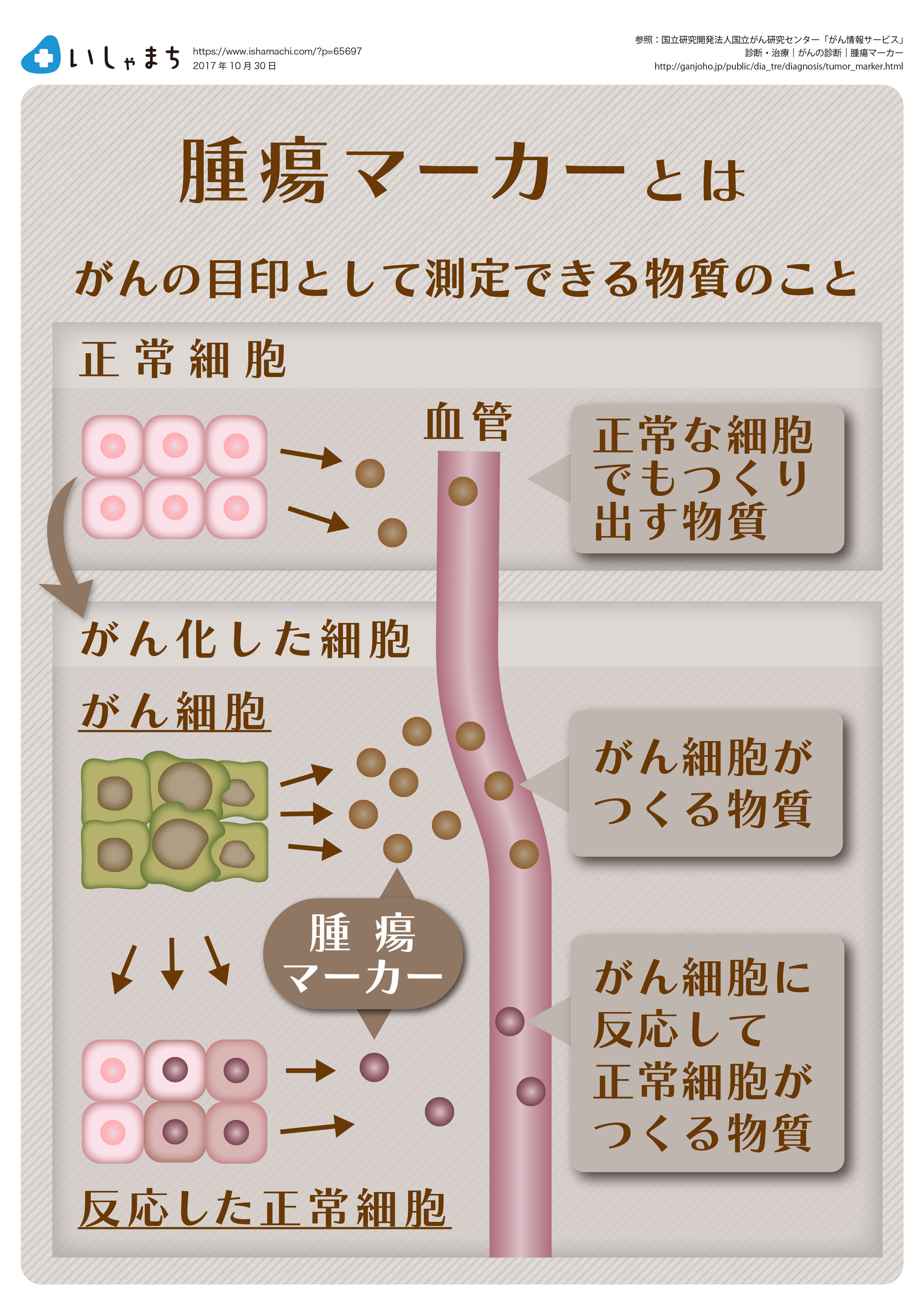
腫瘍マーカーとは
がんの進行に伴い、がん細胞自身が作り出す物質やがんに反応して他の細胞が作り出す物質が増加することがあります。これらの物質は、あくまで目安であって絶対ではありませんが、体の中でがんが活動しているかどうかの指標になることもあります。血中や尿中に含まれ、がんの目印として測定できる物質は腫瘍マーカーと呼ばれています。
各がんにおける代表的な腫瘍マーカー
腫瘍マーカーの代表的なものの例として、各がんでどのようなマーカーが使われているかを示しています。
これらのマーカーは数多く存在する腫瘍マーカーのうちの一部で、施設によってはこちらの表に載せられていないマーカーを用いる場合もあります。
| がん | 各がんの検出に用いる 腫瘍マーカー |
|
| 肺がん | 扁平上皮がん | CYFRA SCC |
| 腺がん | CEA SLX |
|
| 小細胞がん | ProGRP NSE |
|
| 食道がん | SCC | |
| 胃がん | CEA CA19-9 |
|
| 大腸がん | CEA CA19-9 |
|
| 膵臓がん | CA19-9 CEA ElastaseⅠ DUPAN-2 SPAN-1 |
|
| 胆道がん | CA19-9 CEA |
|
| 肝細胞がん | AFP PⅣKA-Ⅱ |
|
| 乳がん | CEA CA15-3 BCA225 NCC-ST-439 |
|
| 卵巣がん | CA125 | |
| 子宮 頚部がん |
扁平上皮がん | SCC |
| 腺がん | CA125 CEA |
|
| 子宮体部がん | CEA CA125 CA19-9 |
|
| 前立腺がん | PSA | |
| 腎臓がん | TPA | |
腫瘍マーカーを理解する上で大事なこと
1.腫瘍マーカーの値の考え方
腫瘍マーカーの値は生活習慣、がん以外の疾患、薬剤の影響を受けることがあります。
腫瘍の有無に関わらず、慢性肝障害や腎機能の低下は腫瘍マーカーの値を上下させることがあります。
つまり、腫瘍マーカーが陽性となっても、がんがあるとは言い切れないのです。
一方で、腫瘍マーカーが陰性となってもがんが存在している可能性もあります。腫瘍マーカーは比較的進行したがんで増えることが多く、早期がん患者さんではマーカーの値の上昇はほとんど見られません。また、進行状態でもマーカーが上昇しないこともあります。がんが疑われる場合は、他の検査を考慮して総合的に判断します。
2.〝臓器特異性〟という考え方
腫瘍マーカーにおける〝臓器特異性〟とは、がんがどこの臓器にできているかを特定することができる性質を示します。
腫瘍マーカーには、〝臓器特異性〟が高いマーカーと低いマーカーがあります。
臓器特異性の高い腫瘍マーカーには、PSA(前立腺がん)やAFPやPIVKA-Ⅱ(肝細胞がん)などがあります。
一方で、現在使われているほとんどの腫瘍マーカーは、臓器特異性が低いものです。
例えばCEAというマーカーで陽性となった場合に可能性の高いがんは、大腸がん、胃がん、膵臓がん、肺がん、乳がんなどがあります。
CEAが陽性となった場合、体の中にがんがある可能性が高いことはわかりますが、CEAの値だけではどの臓器にがんがあるかはわかりません。
しかし、それぞれの腫瘍マーカーの特徴を活かし、組み合わせて使うと、がんが発生している臓器を絞り込むことができます。
どのマーカーが陽性になったとしても、腫瘍マーカーが陽性となった場合に示すのは、あくまでも〝がんが存在する可能性〟です。
腫瘍マーカーを測定する目的
腫瘍マーカーの測定は次のような目的で行われます。
1.がんのリスク判定
がんを発症しやすいリスクを持った人を特定するために行われる検査です。リスク判定に使われる腫瘍マーカーは以下のようなものがあります。
AFP、PIVKA-Ⅱ
B型肝炎、C型肝炎ウイルスを保有している人は、肝炎、肝硬変を経て肝臓がんになるリスクが高いことがわかっています。ウイルスを保有している人に対してAFP、PIVKA-Ⅱを検査し、肝臓がん発症の可能性を探ります。
肝炎を治療することで、肝臓がんのリスクを下げることができます。
ペプシノゲンとヘリコバクターピロリ(ピロリ菌)の検出
ペプシノゲンやピロリ菌は腫瘍マーカーではありませんが、これらを用いてもリスク判定を行うことができます
ペプシノゲンは、胃の消化酵素であるペプシンを作る元になる物質です。ペプシノゲンは胃が炎症を起こすと増加します。胃炎の中でも萎縮性胃炎は高い確率で胃がんを引き起こすことがわかっています。
またピロリ菌への感染は胃潰瘍、十二指腸潰瘍、慢性胃炎、胃がんの発生に強く関与していると言われています。さらに長期間、慢性胃炎を繰り返すこと胃がん発症のリスクが高まります。
このような背景から、ペプシノゲンとピロリ菌を検出し、胃がん発症のリスクが高い人を見つけ出します。
ピロリ菌の除菌や慢性胃炎の治療を行うと胃がんのリスクを下げることができます。
2.がん診断の補助
先ほど説明したように臓器特異性の低い腫瘍マーカーではがんの発生している臓器を特定することができません。しかし、それぞれの腫瘍マーカーは発見できるがんが少しずつ違うため、いくつかの腫瘍マーカーを組み合わせて使うことでがんの発生している部分を推定することができます。
また、がんの診断はいくつかの検査を組み合わせて行います。主にCTやMRIなどの画像検査、超音波検査、内視鏡検査、細胞診や病理検査を利用して診断を出します。腫瘍マーカーはこれらの検査に対して、補助的な役割を果たします。
3.治療効果の判定
治療の前後で腫瘍マーカーを測定し、がん患者さんに対する放射線療法や化学療法に効果があるかどうかを調べます。
治療効果があった場合、腫瘍マーカーの値は減少し、治療効果が認められない場合は上昇しますが、様々な要因で上下することもあり慎重な判断が必要です。治療効果が低かった場合は、マーカーの値や他の検査結果をもとに治療方法を再検討します。
4.手術後の再発のチェック
腫瘍マーカーの値が高いがんが手術によって取り除かれると、手術前と比較して腫瘍マーカーの値は低下します。しかし、その後腫瘍マーカーが上昇傾向にある場合は再発の可能性が疑われます。
まとめ
腫瘍マーカーは、がんの存在を100%示してくれるものではありません。特に早期がんの場合は、腫瘍マーカーの上昇はあまり見られません。値が陽性となったとしてもあくまで、がんの可能性を示す目印です。検診の結果、がんが疑われる場合は、速やかに精密検査を受けましょう。
がんの発生についてさらに知りたい方は、がん対策情報センターの下記ページもあわせてご覧ください。
国立がん研究センター がん情報サービス腫瘍マーカー
国立がん研究センター がん情報サービス|がんの検査と診断のことを知る