実際に人工股関節再置換が必要だと医師に言われたとき、どんな手術が行われるのか、入院期間はどのくらいか、その後の生活に支障はあるのか、など不安を抱く方は多いと思います。再手術の内容は、人工股関節の初回手術と比べても、個人個人で大きく異なります。例えばタイミングでいえば再置換の場合なるべく早くできれば、小さな手術で済む可能性が高いです。ここでは、実際の再置換がどのように行われるか説明していきます。
再置換のタイミング
定期検診で行うレントゲン検査の結果などからポリエチレンの摩耗や骨溶解が進んでいることがわかった場合、年齢や生活に合わせて再置換を勧めることが多いです。このとき、患者さんに自覚症状がないことも珍しくありません。
むしろ痛みや異音、脚長差(人工関節を入れた脚とそうでない脚の長さの差)のせいで歩行が困難になるなどの症状が出たときは、(摩耗や骨溶解が)非常に進んでいることが多いです。非常に進んでからだと比較的大きな手術になることが多く、手術後の痛みも強くて筋力回復やその後のリハビリに時間がかかることが少なくありません。退院後の生活にも脱臼予防のために制限しないといけないこともあります。
再置換の内容
再置換と言っても、必ず以前入れた人工物(インプラント)を全て置き換えるわけではありません。
再置換術は大きく分けて以下の2つになります。
- 直接骨に接触していない、人工股関節の部品交換だけ
- 骨に設置された部品の入れ換え
現在はインプラントが再置換しやすいものになったり、骨溶解が進まない段階で再置換したりするため、手術が大掛かりかつ複雑になるケースはあまりみられません。
部品交換のみ
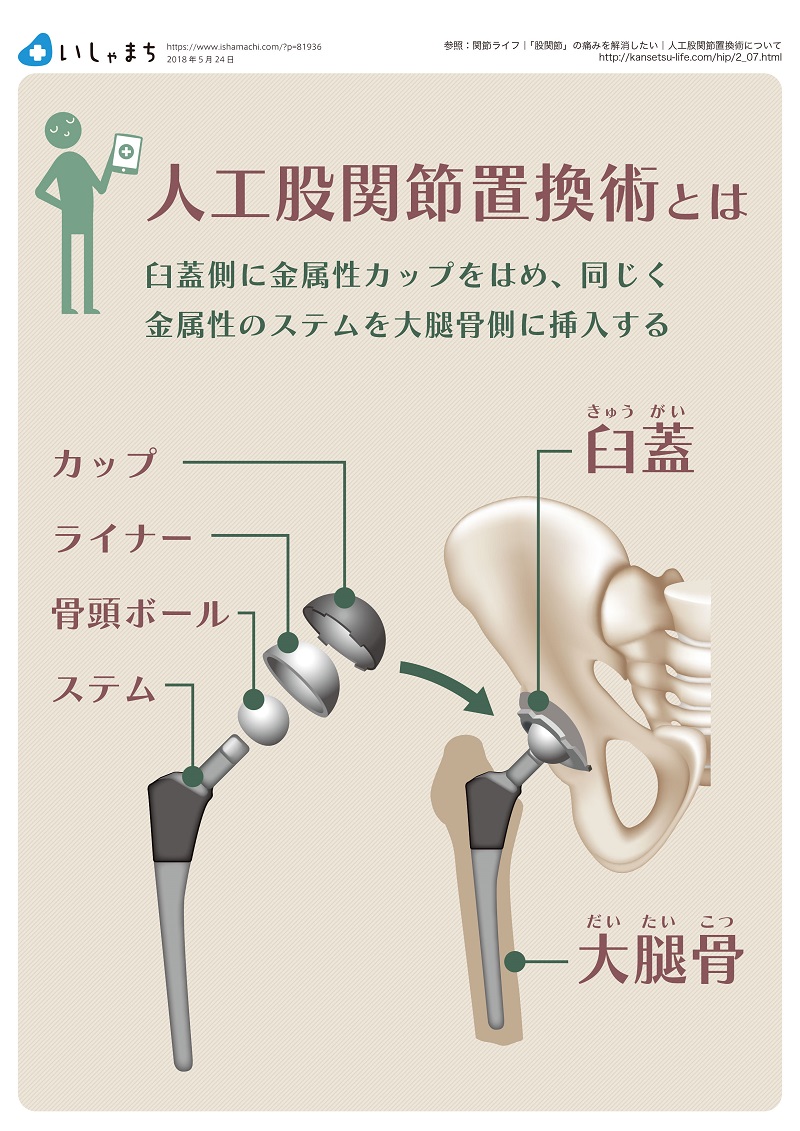
人工股関節のうち、直接骨に接触しているのは臼蓋(股関節の骨盤側にある窪み)側のカップや大腿骨のステムになります。この手術方法で交換の対象となるのは、これら以外の、ライナーや骨頭ボール、ネック(ステムの首部分)です。
一部分の交換だけで済むため手術時間は短く、出血も少ないです。また、短期間の入院で済み、退院後の生活の制限も増えないことが多いです。
臼蓋側のカップや大腿骨側のステムの交換
人工関節と骨の状態によって、手術する箇所や範囲が異なります。
- 臼蓋側だけ
- 大腿骨側だけ
- 臼蓋側と大腿骨の両方
骨に挿入・設置してある人工物(インプラント)を取り除いて改めて設置するため、部品交換だけの方法と比べると、手術時間は当然長くなり、あわせて患者さんへの負担は大きくなります。
骨の欠損が大きい、または骨が薄くなってしまっている場合は、交換だけでなく骨の移植・補強も必要です。大腿骨側では、長いステムに入れ替えたり、骨盤側では金属プレートなどで補強したりする場合もあります。
再置換後の入院期間とリハビリ
部品交換だけの場合は、術後1週間以内に歩行が安定(違和感なく歩ける)し自宅退院になるなど、短期間の入院で済むことがあります。
骨の移植・補強など大掛かりかつ複雑な手術では、入院期間は8~10週間ほどと長いです。また、荷重(手術した脚に体重をかけること)できるまで、ある程度の時間が必要で、段階を踏まなければなりません。目安として、部分荷重(杖など歩行補助具を使って全体重が脚にかからないようにすること)は術後3~4週間、全荷重(全体重を脚にかけること)は術後6~8週間ほどです。
リハビリには、立位や歩行の練習、大腿四頭筋の訓練(寝た状態で足をまっすぐ上にあげる)、中殿筋訓練(横向きに寝た状態で足を横にあげる)などがあります。
また、手術後に出てくる痛みには、ブロック注射や鎮痛薬の内服、また湿布などの外用剤を用います。手術後早期には冷却があります。
再置換の合併症
再置換では、初回の人工股関節よりも合併症が多いことが知られています。
例えば、神経麻痺が起こって足の動きが悪くなったりしびれたりすることは、初回人工関節置換術では2.9%で、再置換術になると2.6%に増加すると言われています(Schmalzried TP:Update on nerve palsy associated with total hip replacement. Clin Orhthop Relat Res,1997より)。
また、人工股関節術後の脱臼は、アプローチの違いによりだいぶ異なりますが、平均では初回 では1~5%、再置換では5~15%と言われており、再置換の方が脱臼率は高いです(日本整形外科学会 日本股関節学会 監修:変形性股関節症診療ガイドライン2016改訂第2版.南江堂:2018より)。
術後感染の発生率は、日本整形外科学会の骨・関節術後感染予防ガイドラインによると、初回では0.2~2.9%で、再置換術になると0.5~17.3%に増加すると言われています。これらの発生率は年齢や糖尿病、ステロイドの使用歴、皮膚疾患などによっても異なります。上記の数字は、一部だけ交換したような小さな手術から、全体をすべて取り換えて骨移植までしたような大きな手術を含めてです。なるべく安全に手術を行うためにも、再置換を後回しにしすぎないことも大切です。
最後に
人工股関節の再置換と言われると、もう一度手術しないといけないことへの恐怖心や不安な気持ちが募るかと思います。現在では、再置換するための機械や、技術も進歩しています。主治医ともよく話し合いながら、一生歩ける股関節でいるためにより良い選択を心がけてください。今回のお話がその手助けとなることを願っています。