「血友病」という病名をご存じの方はいるかと思いますが、どんなイメージがありますか?「出血」と隣り合わせで、子供の頃は遊びもスポーツも制限され、治療はとても負担のあるものなどと、そんなイメージを持っていませんか?
しかし、1960年代に輸血療法が行なわれるようになって以降、血友病治療は目覚ましい進化を遂げてきました。この記事では、荻窪病院血液凝固科の医師・鈴木隆史先生に、血友病治療の「いま」についてお伺いしました。
インタビュー前編となる本記事では、血友病の基本事項についてお伺いしました。
血友病とは「遺伝性」で「出血性」の疾患
――血友病とは、そもそもどんな病気なのでしょうか?
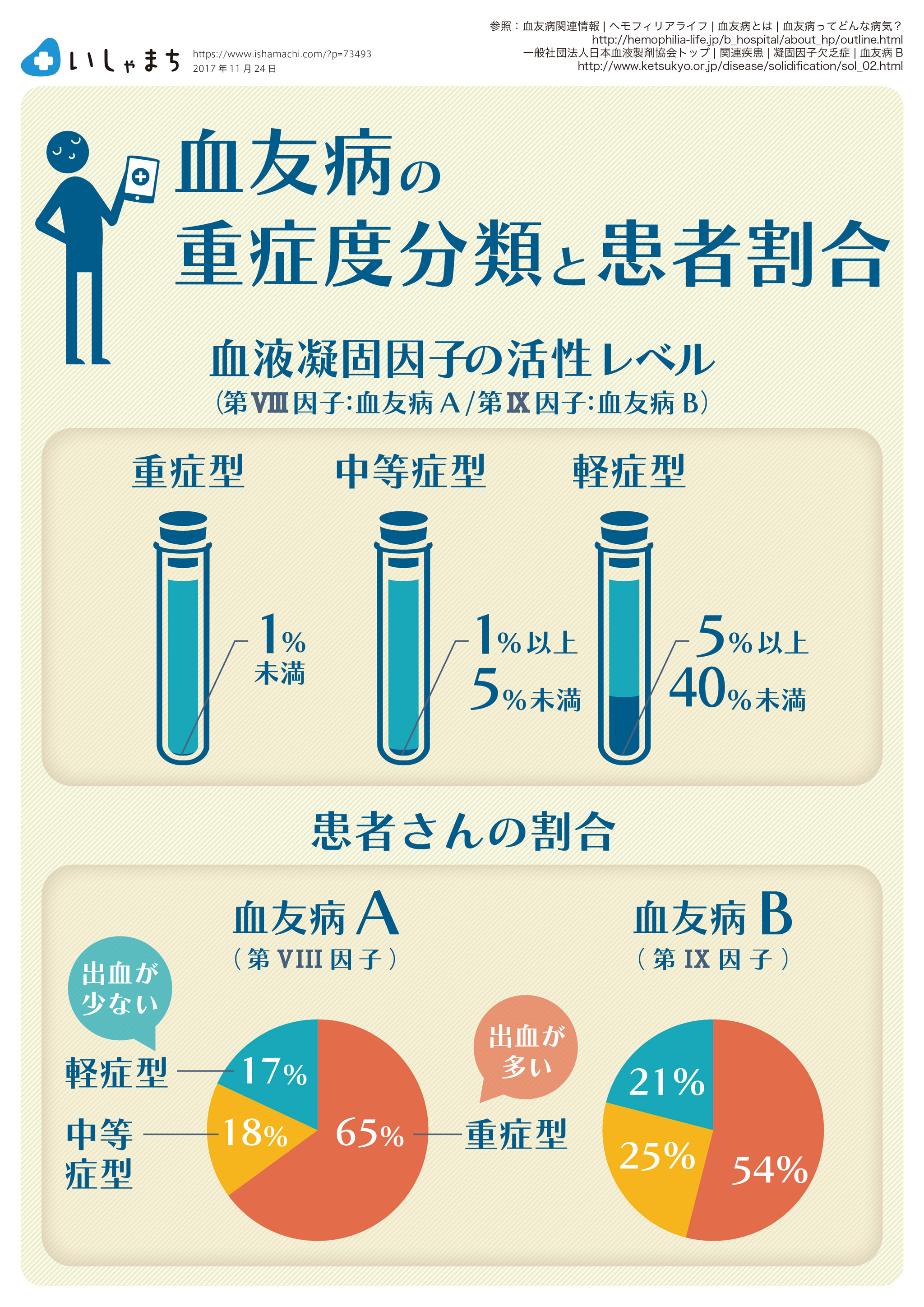
鈴木先生 血友病は、遺伝性の出血性疾患と位置づけられています。性染色体の一つであるX染色体上にある第Ⅷ(8)因子あるいは第Ⅸ(9)因子の遺伝子異常により、出血傾向を示す疾患です。それぞれ、血友病A、血友病Bと呼びます。

第Ⅷ因子、第Ⅸ因子は「凝固因子」といって、出血した際に血液が固まるまでの過程で重要な役割を果たしています。凝固因子と呼ばれる因子は、上記二つに数字があてがわれているように他にいくつか存在します。
凝固因子は、どの因子が欠けても「血が固まらない・固まりづらい」といった症状をきたします。血友病は、生活習慣病やがんといった日常的な病気に比べれば圧倒的に患者数は少ないですが、血液凝固に異常をきたす先天性疾患のなかでは発症頻度が比較的高いことから特に有名です。
――具体的には、どんな症状があらわれるのでしょうか?「出血しやすい」といったイメージがありますが…
鈴木先生 出血性とは、「出血しやすい」と表現されることがありますが、「血が固まりにくいので出血が止まりにくい」といった方がより正確です。「出血しやすい」というのは「止血しにくい」の裏返しでもあります。
血友病患者さんの症状には、あざ(紫斑)などの表面的な出血のみならず、組織の深いところに出血をきたす「深部出血」が典型的です。なかでも、特に負荷のかかりやすい関節内に出血すると関節が腫れたり、痛みのせいもあり関節を曲げるのもできなくなり歩行まで困難にさせることがしばしばあります。
この「関節出血」を繰り返すことによって当該関節の動きが悪くなってしまい、大人になってから正座ができないなど日常の動きに支障をきたすことにもつながります。この状態を「血友病性関節症」といいます。
また、ふだん私たちがただ歩いていたり、ちょっと運動したりしたときなど、日常生活の中でも細かい血管にストレスがかかり破綻と修復を繰り返しています。本来、それは瞬時に修復されるものですが、血友病患者さんの場合には、血液が固まりづらいためにこの修復に時間がかかり、ちょっとした出血でも問題になってしまいます。
受診のきっかけは、お母さん・お父さんの気付きから
――実際の患者さんでは、どんな症状から受診につながっているのでしょうか?
鈴木先生 血友病は生まれつきの病気のため、乳幼児期にお母さん・お父さんが何らかの異変に気づくことが受診のきっかけとなります。「あざができやすいんじゃないか?」「あざが多いのでは?」「関節が腫れてしまった」といった症状で気づくことが多いようです。
ハイハイやつかまり立ち、よちよち歩きを始めるようになると、関節出血がみられるようになります。これは特に荷重や負担のかかりやすい下腿の関節(足、膝)に多く見られます。
――目に見えるかたちで症状があらわれないと、受診自体が難しいかもしれないですね。
鈴木先生 皮下や筋肉内など、見えるところの出血はすぐ評価、対処することができます。しかし、関節の中の出血などは見えないところなので、注意が必要です。「おかしいかな?」と思うぐらいでもかかりつけ医に相談するなど、早め早めの対処を心がけることが大切です。
他にも、遺伝性の病気であることから、家族・家系内に血友病の患者さんや出血しやすい・血が止まらないといった症状をかかえている人がいないかどうかは、重要な情報です。
ただし血友病はX染色体を介して遺伝するため、基本的に発症するのは男性です。女性の場合には、血友病の遺伝子異常を受け継いだとしても発症はせず「保因者」となります。この遺伝形式をX連鎖劣性遺伝といいます(一昔前は、伴性劣性遺伝と呼ばれていました)。
そのため、女系家族で久しぶりに男児が生まれた場合、近親者に血友病の方がいなくても、その児が血友病として生まれてくることがあります。
また、保因者の女性は生涯を通して出血に悩まされることのない方がほとんどですが、稀に生理のときに出血量が多いといった症状をかかえていることがあります。
――患者さんが症状から病気に気づくことが難しいのはもちろんですが、医師の方にとってもやはり「珍しい病気」という認識なのでしょうか。「血友病かも…?」と思ったときに受診をすべき診療科目はありますか?
鈴木先生 あざなどの症状であれば小児科・皮膚科、関節の腫れであれば整形外科が受診の窓口となるでしょう。「あざが多い」という症状から、中には虐待を疑われるなど嫌な思いをする両親もいるようです。血友病は、今まで一度も見たことがないという医師もいるぐらい稀な病気といえますので、診断に少し遠回りすることもあるかもしれません。
しかし、窓口になってくれる医師も最善を尽くしてくれるでしょう。どの時点かで気づいてくれる先生がきっといるはずです。
診断がなされれば、まずは家から近くの大きな病院などに診察できる医師がいるかどうか訪ねてみることから始めてみることになります。最近ではSNSでも探すことが可能です。かかりつけ医からそこへ紹介してもらい、適切な指導を受けるようにしてください。
また、中等・軽症型の患者さんでは、青年期~中高年期以降に抜歯後の止血困難などで診断されることもあります。50代、60代になりそれまで出血症状の経験などなかったにもかかわらず、なんらかの手術が必要になり、その術前のスクリーニングで診断されるといったケースです。
これは、中等・軽症型の場合、あまり症状が出ないことがあるためです。血友病の患者さんのうちだいたい3割ぐらいが、この中等・軽症型の方です。凝固因子活性が1%未満の重症型と違い、中等・軽症型の場合は数%以上あります。不思議なことですが、この凝固因子活性が2%以上でもあるとあまり出血に悩まされません。
進化を続ける製剤、感染症へのリスクも最小限に
――血友病は、なにが治療の目標になるのでしょうか?
鈴木先生 これまでお話ししてきましたように、患者さんの症状で特に多いが「関節出血」です。これを繰り返すことにより、関節拘縮といって関節が動かなくなってしまう状態を招き、QOL(生活の質)・ADL(日常生活動作)を低下させてしまう場合があります。「血友病性関節症」です。そこで治療では、患者さんのQOL・ADLを守るため、出血を未然に防ぐことが大事になってきます。
――「予後の悪い病気」というイメージがあります。昔は早くに亡くなられる方も多かったのですよね?
鈴木先生 昔は、十分な治療を施すことが難しい病気でした。平均寿命が20歳未満という時代もありました。血友病の患者さんは、出血した場合に血液を固めるための凝固因子が少ないため、これを補わなければなりません。かつては、この凝固因子を補う方法は輸血に頼るほかありませんでした。
しかし輸血の場合には何リットルもの血液が必要となるため、体にかかる負担が大きいこともさることながら、十分な輸血ができずに出血が原因で死亡してしまう患者さんも多くいたようです。
現在では、この凝固因子が何倍にも濃縮された製剤(凝固因子製剤)が使用可能です。これにより、5~10ccほどの投与量の注射で1~3リットル分もの当該因子を数分で注入できるようになりました。
この凝固因子製剤は、かつては出血時のみに使用されていました。ところが、出血時のみの投与だけでは出血を予防することができず、関節症の進行を止めることができません。
そこで、「定期補充療法」と呼ばれる治療法が導入されるようになります。これは、定期的に凝固因子を補充することで平素から出血を予防しようという治療で、現在では標準になっています。定期補充療法では、血友病Aでは週3回、血友病Bでは週2回の注射で多くの患者が出血なく暮らせていきます。
最近ではさらに凝固因子製剤の効果を持続させることで注射の回数を減らせるようにと、「半減期延長製剤」が使えるようになりました。血友病Aでは週3回だったものが週2回、血友病Bでは週2回が1週間あるいは2週間に1回の注射で日常生活の出血予防が可能になってきています。
また、今後は血友病の治療薬の世界にも抗体医薬が導入されていく可能性があります。その場合には止血効果、出血予防効果はもちろんのこと、大変だった静脈注射も皮下注射に取って代わり、注射の回数もさらに少なくできる可能性もあり期待されています。
――製剤は、改良が続けられてきたのですね。また「製剤感染症」の対策は行われているのでしょうか?
鈴木先生 血友病の治療薬に限らず薬には、「半減期」といって薬の成分が代謝により血液中からどんどん減っていくまでにかかる期間があります。週2~3回であっても注射を続けることは、患者さんにとっては少なからず負担になります。そのため現在では、この半減期を少しでも伸ばす薬の開発が進められているところです。
また血友病の治療薬も、かつて血漿由来の製剤を使用していた時代にはこの合併症としてとしてHIVやC型肝炎が問題となりました(薬害HIV、薬害C型肝炎)。今使われている血液製剤は、現時点でわかっている感染症に対してはしっかりとした検査を行い、安全性が確かめられています。しかし、未知の感染症への対策という点ではどうしてもリスクが残ってしまうのです。
そこで、遺伝子組換えによってつくられたリコンビナント製剤がメインになりつつあります。遺伝子組換えによってつくられた製剤は、製剤をつくる過程でウイルスが入り込む余地を極めて少なくするために、その製造工程に多くのステップを導入しています。そのため従来の血漿由来製剤より、より安全なものと位置づけられています。また、量的にもさらに濃縮して使い勝手も良くなっています。
編集後記
インタビュー前編となる本記事では、「血友病」とはそもそもどんな病気なのか、症状や治療法を改めて解説していただくかたちになりました。
実際にお話を伺ってみると、症状や治療が大変であることは確かなのですが、現在では製剤感染症の問題などは昔と比べて劇的に改善されていることがわかりました。筆者が想像していたよりもずっと良い環境の中で、患者さんは治療に取り組んでいるようです。
後編の記事では、実際の治療の様子などについてお話を聞きました。